Después de repasar la técnica sobre el ajuste de eje y potencia en
astigmatismos mediante cilindros cruzados de Jackson, voy a intentar
explicar el método, cómo funciona y que estamos haciendo en cada
caso.
Comencemos
con un ejemplo, que nos servirá para ver los detalles de forma más
clara.
Tenemos
un paciente con una refracción REAL (por ahora, desconocida) de:
-2.00
esf -1.00 cil a 30º
Suponemos
que le hacemos retinoscopía y mediante la técnica refractiva que
más nos guste, hemos llegado a ponerle una graduación que
necesitamos comprobar si es correcta o no:
Comenzamos
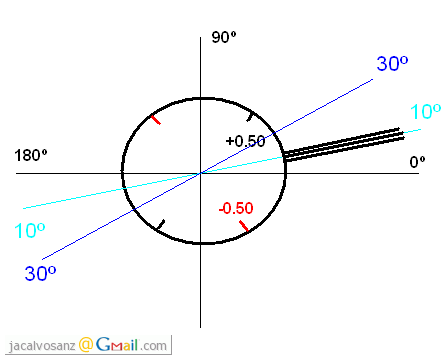
con: -2.00 esf -0.50 cil a 10º
Vamos
a comenzar comprobando si el eje a 10º es correcto o no:
-Colocamos
el CCJ de +/-0.50D a 10º, de modo que los ejes positivo y negativo
queden a 55º y 145º indistintamente.
Si
ponemos el eje negativo a 55º, superponemos a nuestra refracción la del cilindro cruzado; La visión del paciente sería a través de
la suma de las 2 refracciones:
OPCIÓN
A
-2.00
esf -0.50 cil a 10º
+0.50
esf -1.00 cil a 55º
Esto
(realizando suma vectorial, como expliqué por aquí...) nos genera
una refracción resultante de:
-1.69
esf -1.12 cil a 42º
Ahora
giramos nuestro CCJ, de modo que será la potencia positiva la que
quede a 55º:
OPCIÓN
B
-2.00
esf-0.50 cil a 10º
-0.50
esf +1.00 cil a 55º
(traspuesto
a cilindro negativo sería: +0.50 -1.00 a 145º)
Y la
refracción resultante quedaría:
-1.78
esf -0.00 cil a 180º
¿Con
cual de las 2 refracciones resultante vería mejor nuestro paciente?
Podemos
intuir el desenfoque que estamos provocando en la retina:
POSICIÓN
A: refracción: -1.13 esf -1.25 cil a 37º
Diferencia
con la refracción REAL (desconocida): +0.48 esf -0.46
cil a 62º
POSICIÓN
B: refracción: -1.78 esf
Diferencia
con la refracción REAL (desconocida): +0.93 esf -1.36 cil a
174º
Parece
evidente que, aunque el equivalente esférico final es similar en los 2 casos, el desenfoque sufrido en la posición A será menor que
el de la posición B por la cuantía de dioptrías, es decir, verá mejor en la posición A ->
así que giramos el eje del cilindro hacia 55º, que es donde
teníamos el eje negativo en esa posición.
Si
hacemos la misma comprobación con otras posiciones, encontraríamos
que a 50º el resultado es similar, pero de sentido contrario, y sólo
cuando el eje del CCJ es igual al del cilindro REAL el equivalente
esférico es igual en ambos ojos; en este caso quedaría con un
astigmatismo mixto correspondiente al del CCJ que estemos usando.
Una
vez que hemos ajustado el eje, y ya lo tenemos a 30º, pasamos a
ajustar la potencia:
Refracción
REAL (desconocida):
-2.00
esf -1.00 cil a 30º
Refracción
a ajustar:
-2.00
esf -0.50 cil a 30º
Colocaremos
el CCJ con el mango (eje de rotación del CCJ) a 75º
POSICIÓN
A: Eje negativo colocado a 30º
suma
de las 2 refracciones:
-2.00
esf -0.50 cil a 30º
+0.50
esf -1.00 cil a 30º
Que
como refracción resultante nos da: -1.50 esf -1.50 cil a 30º
y
esto supone una diferencia con la refracción real de: +0.38
esf -0.50 cil a 104º
POSICIÓN
B: Eje positivo colocado a 30º
Suma de las 2 refracciones:
-2.00
esf -0.50 cil a 30º
-0.50
esf +1.00 cil a 30 (ó +0.50 esf -1.00 cil a 120º)
Como
refracción resultante tenemos: -1.92 esf -0.66 cil a 124º
lo
que supone una diferencia con la refracción real de: +1.08 esf -1.66
cil a 14º
Es
decir, el paciente verá mejor en la posición A, esto es, debemos
añadir potencia negativa.
De
nuevo, seguiríamos añadiendo potencia negativa hasta sobrepasar el
cilindro real, momento en el que la visión sería mejor en la
posición B (pues en la A tendríamos un astigmatismo superior y
reduciría agudeza visual).
Espero que la explicación del porqué el método funciona y que ocurre en cada caso, quede medianamente clara; realmente no es fácil explicar cada cambio refractivo y son MUCHOS los cálculos y sumas vectoriales que hay que hacer para obtener el valor de cada situación; aun así, creo que leyéndolo con calma es fácil entender lo que ocurre.
Además, por si os apetece juguetear con los cálculos y los cilindros cruzados, dejo una hoja de cálculo programada con todas las sumas vectoriales. Hay que introducir la refracción REAL del paciente (que teóricamente desconocemos) y la refracción de partida sobre la que queremos empezar a ajustar el cilindro. A partir de ahí, todo es jugar con los ejes y ver que refracciones obtenemos y cual es el error de refracción por la que ve nuestro paciente para hacernos una idea de cual sería la imagen elegida y porqué.
Si tenéis dudas, comentad lo que os parezca.
NOTA.- Pongo unos diagramas para ilustrar cada posición para que quede algo más claro, perdonad la calidad de las imágenes y lo poco rigurosos que han quedado los ángulos... el paint no da para más :P